Dezembro Laranja: Câncer de pele
Hospital América alerta a população sobre o câncer de pele
Com a intenção de estimular a população quanto à prevenção e diagnóstico do câncer de pele, em 2014 a Sociedade Brasileira de Dermatologia (SBD) deu início ao movimento de combate ao câncer de pele denominado de “Dezembro Laranja”. Desde então, no último mês do ano, a entidade realiza ações para lembrar como evitar o câncer mais comum no país e convida a população a compartilhar nas redes sociais uma foto vestindo uma peça de roupa laranja, publicando-a com a hashtag #dezembrolaranja.
“As ações incluem iluminação de monumentos, iniciativas de conscientização em praias e parques com distribuição de filtro solar, entre outras. Todo ano o tema da campanha é renovado para atrair um maior número de pessoas nessa luta de conscientização. O câncer da pele é o tipo da doença mais incidente no Brasil, com 176 mil novos casos ao ano”, explica a Dra. Thaiz Santos Ochôa, dermatologista, prestadora de serviços no Hospital América de Mauá.
Em 2018, o tema da Campanha Nacional de Prevenção ao Câncer de Pele é “Se exponha, mas não se queime”. A ação ganha destaque com o movimento Dezembro Laranja, que informa a população sobre as formas de prevenção, com a adoção de uma série de medidas fotoprotetoras, e incentiva a procura por um médico especializado para diagnóstico e tratamento. “A primeira ação que assume maior relevância na campanha #DezembroLaranja ocorreu no dia 1º de dezembro, quando cerca de quatro mil médicos dermatologistas e voluntários somaram forças para a prestação de atendimento e esclarecimento no que se refere à importância de se adotar medidas preventivas. As consultas foram realizadas gratuitamente em 132 postos de atendimento, em diversos estados. Desde 1999, o mutirão já beneficiou mais de 594 mil brasileiros, e nesta 20ª Campanha Nacional de Prevenção ao Câncer da Pele da SBD, a previsão é de que 30 mil pessoas sejam atendidas”, esclarece a especialista.
De dezembro deste ano a março de 2019, serão promovidas ações e atividades de informação na internet, ruas, praias e parques. As recomendações básicas da SBD incluem a adoção de medidas fotoprotetoras, como evitar os horários de maior incidência solar (das 10h às 16h); utilizar chapéus de abas largas, óculos de sol com proteção UV e roupas que cubram boa parte do corpo; procurar locais de sombra, bem como manter uma boa hidratação corporal. A sociedade médica também orienta para o uso diário de protetor solar com fator de proteção de no mínimo 30, que deve ser reaplicado a intervalos de duas a três horas, ou após longos períodos de imersão.
Segundo o Instituto Nacional do Câncer (INCA), são estimados para o Brasil, em 2018, 2.920 novos casos de câncer de pele melanoma em homens e 3.340 em mulheres. Já os casos novos de câncer de pele não melanoma estimados são 85.170 em homens e 80.410 em mulheres. “O câncer de pele é um tumor de pele maligno, provocado pelo crescimento anormal e descontrolado das células que compõem a pele. A radiação ultravioleta é a principal responsável pelo desenvolvimento de tumores cutâneos, e a maioria dos casos está associada à exposição excessiva ao sol ou ao uso de câmaras de bronzeamento”, destaca a doutora.
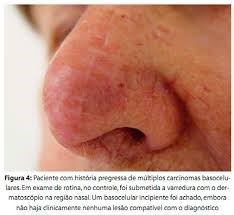
- Carcinomas basocelulares
É mais comum ocorrer em regiões expostas ao sol, como rosto, orelha, pescoço, couro cabeludo, ombros e costas.
Sinais e sintomas: às vezes, as lesões podem se assemelhar a outras doenças, como eczema (inflamação da pele) ou psoríase. Em geral, manifesta-se como uma mancha avermelhada, brilhante, com uma crosta no meio que pode sangrar com facilidade.
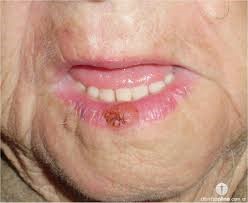
- Carcinoma Espinocelular
Sinais e sintomas: costumam ter coloração avermelhada e se parecem com machucados ou feridas descamativas que não cicatrizam e sangram às vezes. Mas também podem ter aparência similar a verrugas.
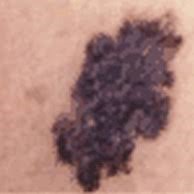
- Melanoma
Mais raro e letal que os carcinomas, o melanoma é o tipo mais agressivo de câncer de pele.
Sinais e sintomas: como esse tipo de câncer afeta os melanócitos (que produzem o pigmento da pele), a manifestação é sempre uma pinta ou sinal acastanhado ou negro que muda de cor, formato ou de tamanho e pode causar sangramento. As lesões podem surgir em áreas menos visíveis, porém são mais comuns nas pernas (nas mulheres), no tronco (nos homens), pescoço e cabeça. Nos estágios iniciais, afeta apenas a camada mais superficial da pele, mas pode avançar para as mais profundas e alcançar outros órgãos, causando nódulos, inchaço nos gânglios linfáticos ou outros sintomas específicos na região afetada.
De acordo com a Sociedade Brasileira de Dermatologia (SBD), não usar filtro solar diariamente, não reaplicá-lo, achar que em dias nublados ou chuvosos não é necessário passá-lo e fazer uso de maquiagens que contenham filtro, acreditando que já é o suficiente para se proteger dos raios solares, são os erros mais frequentes. “Outros erros das pessoas são: usar filtro solar só no rosto e se esquecer do corpo, se expor ao sol e querer se bronzear, fazer bronzeamento artificial e não ir ao dermatologista regularmente. O sol não é um vilão, mas a exposição solar indiscriminada, desprotegida e intermitente pode torná-lo um vilão por ele ser o principal fator de risco para o câncer da pele”, lembra a médica.
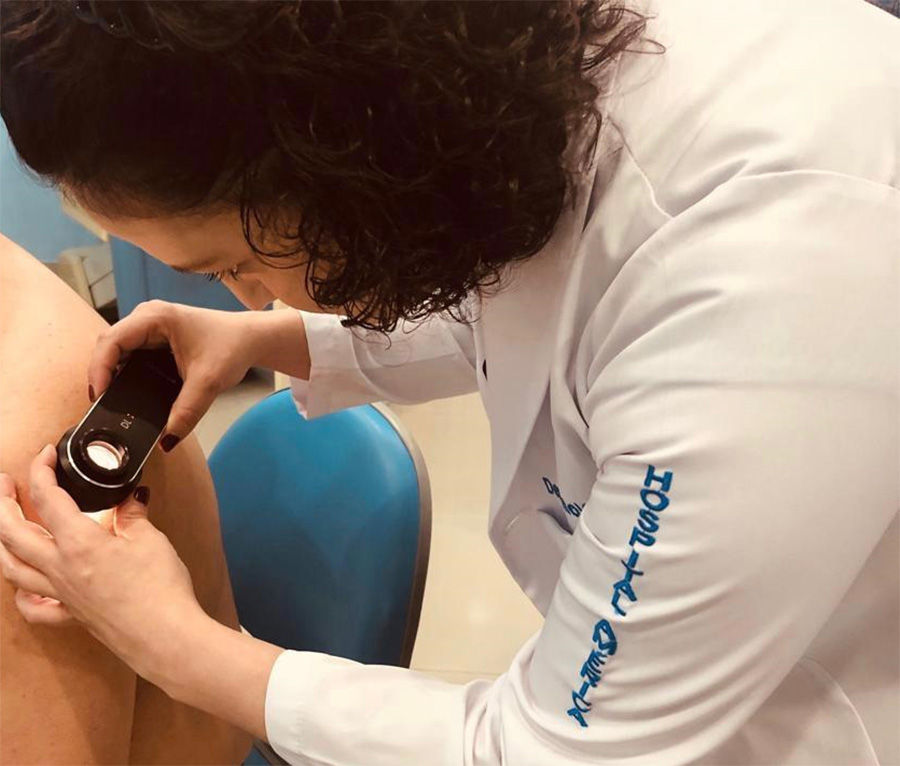
O autoexame no espelho e a consulta com o dermatologista é a melhor forma de detectar uma lesão e prevenir o câncer. “Na consulta realizamos o exame físico da pele. Junto com o exame físico, usamos uma técnica chamada dermatoscopia para avaliar as lesões de pele. Utilizamos um dermatoscópio, que é uma lente de aumento especial com fonte de luz própria para observar a lesão, e, se houver indicação, realizamos a biópsia da pele”, ressalta.
Somente um exame clínico, feito pelo dermatologista, ou uma biópsia podem diagnosticar o câncer de pele, mas é importante estar sempre atento aos seguintes sintomas: “uma lesão na pele de aparência elevada e brilhante, translúcida, avermelhada, castanha, rósea ou multicolorida, com crosta central e que sangra facilmente; uma pinta preta ou castanha que muda sua cor, textura, torna-se irregular nas bordas e cresce de tamanho; uma mancha ou ferida que não cicatriza, que continua a crescer, apresentando coceira, crostas, erosões ou sangramento”, relata a dermatologista.
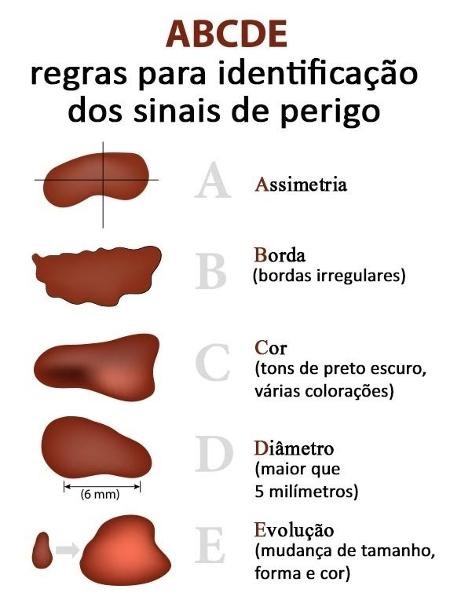
Regra do ABCDE
Para facilitar a identificação de lesões suspeitas, os dermatologistas criaram uma metodologia baseada nas letras do alfabeto. Essa metodologia ajuda a identificar lesões de pele suspeitas.
– A – de assimetria: quanto mais assimétrica for uma mancha ou pinta, maior o risco de ser câncer;
– B – de bordas: bordas irregulares também são sinais de perigo;
– C – de cor: pintas com mais de uma cor e com tons pretos podem ser melanoma;
– D – de diâmetro: lesões com mais de 5 milímetros merecem mais atenção;
– E – de evolução: mudanças na cor, tamanho ou forma de uma lesão ou pinta devem ser investigadas.
Em dezembro começa o verão, o que torna nossa exposição ao sol muito maior do que nas outras estações do ano. Nesses meses mais quentes é necessário aumentar a proteção contra os raios ultravioletas e, assim, se prevenir contra o câncer da pele.
A proteção solar vai muito além do filtro solar e existem várias formas de proteger a pele do corpo todo contra os raios UVA e UVB. “É importante ressaltar que a proteção solar deve ser feita tanto em momentos de lazer, quanto de trabalho sob o sol. No caso do trabalhador que faz sua atividade ao ar livre, equipamentos de proteção individuais (EPI), como chapéus de abas largas, óculos escuros, roupas que cubram boa parte do corpo, e protetores solares são itens diários obrigatórios, para evitar que a exposição prolongada traga problemas de saúde”, pontua.
Fatores de risco
Cor da pele: pessoas de pele e olhos claro se que se queimam com facilidade têm maior risco de desenvolver a doença.
Exposição ao sol: a radiação ultravioleta (UV) do sol é o principal agente causador de danos no DNA das células da pele. A radiação é mais forte em países com clima tropical ou com altitudes elevadas. Quanto mais clara a pele, maior deverá ser o número do protetor solar.
Histórico: quem já teve câncer de pele tem probabilidade alta de apresentar novas lesões, por isso os cuidados devem ser tomados pelo resto da vida.
Radioterapia: alguns pacientes que fizeram radioterapia para tratar outros tipos de câncer podem ser mais propensos ao câncer de pele, especialmente se isso ocorreu na infância.
Uso de imunossupressores: drogas que evitam a rejeição de órgãos transplantados podem elevar o risco desse tipo de câncer.
Doenças de pele: alguns pacientes com doenças como albinismo, queratose actínica, (doença pré-cancerígena, causada por exposição solar crônica), vitiligo ou xeroderma pigmentosa (uma doença genética rara) podem ter risco aumentado, pois possuem imunidade diminuída contra as células cancerígenas, e/ou diminuição de melanina que absorvem as variações de raios ultravioletas.
Bronzeamento artificial: as câmaras de bronzeamento artificial também fornecem radiação UV e seu uso pode levar ao melanoma. É por isso que esses equipamentos foram proibidos para fins estéticos no Brasil desde 2009.
Outros: fatores ambientais ou ocupacionais como a exposição a fuligens, ao arsênico e seus compostos (utilizados na conservação de madeiras, em agrotóxicos e na metalurgia, entre outros), ao alcatrão de carvão (piche), a óleos minerais (industriais, não tratados ou pouco tratados) e a óleos de xisto (utilizados na indústria petroquímica) também podem levar ao câncer de pele.
Pacientes com algumas doenças que diminuem a imunidade têm maior chance de ter um câncer de pele, pois suas células de defesa que combatem as células cancerosas estão diminuídas.
Idade: os efeitos da radiação são cumulativos, por isso, quanto maior idade, maior a tendência a ter lesões cancerosas.
Hereditariedade: “A maior parte das mutações que levam ao câncer não é herdada, mas adquire-se ao longo da vida.” Porém, familiares de pacientes diagnosticados com melanoma têm risco mais alto e devem fazer exames preventivos com maior regularidade.
Tratamento para o câncer de pele
Cirurgia: é a principal forma de diagnóstico e tratamento para os cânceres de pele, bem como de lesões suspeitas ou pré-cancerosas. Radioterapia: pode ser indicada para destruir células cancerosas, evitar o retorno da doença ou para aliviar dores em casos de metástases ósseas.
Quimioterapia: embora não seja tão eficaz para o câncer de pele, pode ser indicada para melhorar a qualidade e prolongar a vida dos pacientes portadores de melanoma com metástase.
Imunoterapia: é uma opção para o tratamento do melanoma.
Terapia-alvo: pacientes com melanoma com alterações genéticas específicas, como é o caso da alteração BRAF, podem se beneficiar do uso desse tipo de terapia.
Dra. Thaiz Santos Ochôa | Dermatologista | CRM: 121.336 | Prestadora de Serviços no Hospital América de Mauá | Membro titular da Sociedade Brasileira de Dermatologia.
Assessoria de imprensa
Carolina Serra
(11) 2677.6715
